Vaccini: cosa ci è stato omesso?
Aggiornamento Fonti Ottobre 2015
“Interventions with vaccines and vitamin A have non-specific effects on child survival, i.e. effects not explained by prevention
of specific diseases or deficiency”
La maggior parte degli interventi eseguiti nell’infanzia (vaccinazioni, vitamine,micronutrienti etc) nei paesi a basso reddito, sono stati creati per una vita “migliore”.
Tuttavia, di solito questi interventi sono stati studiati e perciò conosciuti SOLO sugli effetti specifici e NON per i loro effetti complessivi sulla morbilità e mortalità.
In molte situazioni infatti, gli effetti sulla popolazione sono stati molto diversi dalle aspettative.
Come mai?
In realtà le aspettative sono una cosa,le osservazioni un’altra : il sistema immunitario previene di per sè,molto più che attraverso qualsiasi intervento esterno.
http://ije.oxfordjournals.org/content/43/3/645.abstract?sid=55d57633-466b-4d47-b82c-dc2e8207a662
PDF gratuito ed accessibile
http://ije.oxfordjournals.org/content/43/3/653.full.pdf+html
Nella letteratura medica, si esaltano da sempre le virtù della vaccinazione. Dopo aver letto questi libri, si rimane con l’impressione che nel corso del 1800 e nel 1900,esistessero piaghe rampanti che hanno provocato la morte a decine di persone,ma grazie ai vaccini,successivamente la realtà cambiò.
Questo è certamente quello in cui da sempre abbiamo creduto.Questa “verità” nella società è come ben sappiamo, un dato di fatto.
(Roman Bystrianyk & Suzanne Humphries, MD)
“E ‘difficile sottovalutare il contributo della vaccinazione per il nostro benessere. È stato stimato che se non fosse per le vaccinazioni infantili (contro difterite, pertosse, morbillo, parotite, il vaiolo, e rosolia, nonché la protezione offerta dai vaccini contro il tetano, il colera, la febbre gialla, la poliomielite, l’influenza, l’epatite B, la polmonite batterica , e la rabbia) i tassi di mortalità dell’infanzia probabilmente sarebbero tra il 20 e il 50%. Infatti, nei paesi in cui la vaccinazione non è praticata, i tassi di mortalità tra i neonati ed i bambini piccoli rimangono in quel livello. “ [1]
Paul Offit parla nel suo recente libro “Deadly Choices – How the Anti-Vaccine Movement Threatens Us All” su come il vaccino contro la pertosse abbia ridotto le morti dalla malattia da 7.000 solo a 30.
“La pertosse è un’infezione devastante. Prima del vaccino, erano circa trecento mila i casi di pertosse, causando settemila morti ogni anno (quasi tutti bambini piccoli). Ora, a causa del vaccino contro la pertosse, meno di trenta bambini muoiono ogni anno a causa della malattia. Ma i tempi stanno cambiando. “[2]
Questo tipo di informazione si trova anche nelle riviste mediche. Un lungo studio sulla pertosse ed il vaccino contro la pertosse è stato pubblicato nel 1988 sulla rivista Pediatrics . Il primo paragrafo del documento afferma quanto segue:
“Negli Stati Uniti, la pertosse è stata controllata con successo mediante l’immunizzazione di massa di routine dei neonati e dei bambini. Nell’era prevaccino, ci sono stati dai 115.000 a 270.000 casi di pertosse e da 5.000 a 10.000 morti a causa della malattia ogni anno. Nel corso degli ultimi 10 anni, ci sono stati da 1.200 a 4.000 casi e 5-10 morti l’anno. “ [3]
Cosa significa questa affermazione? Grazie all’introduzione dei vaccini i morti sono diminuiti come pure i casi della malattia( in questo caso “grazie” al vaccino DTP).Chi crede a questa affermazione crede nella vaccinazione come beneficio,senza voler mettere in dubbio nulla.
Quali sono i dati reali ed effettivi? Perchè non dovremmo fidarci di queste affermazioni? Cosa dicono le tabelle?
Il problema di queste affermazioni è che non sono supportate da prove. Quando guardiamo i dati effettivi, vediamo altro. Benché molte persone siano morte a causa della pertosse nella prima parte del 1900, dal momento dell’introduzione del vaccino, il tasso di morte negli Stati Uniti è diminuito di oltre il 90 per cento. Utilizzando la fonte che è stata il riferimento per affermare tutto questo sul giornale Pediatrics, vediamo che il calo delle morti dalla vetta è stato di circa il 92 per cento prima dell’introduzione del vaccino DTP. [4]
IL 92% DEL TASSO DI MORTE SI E’ RIDOTTO PRIMA DELL’INTRODUZIONE DEL VACCINO DTP
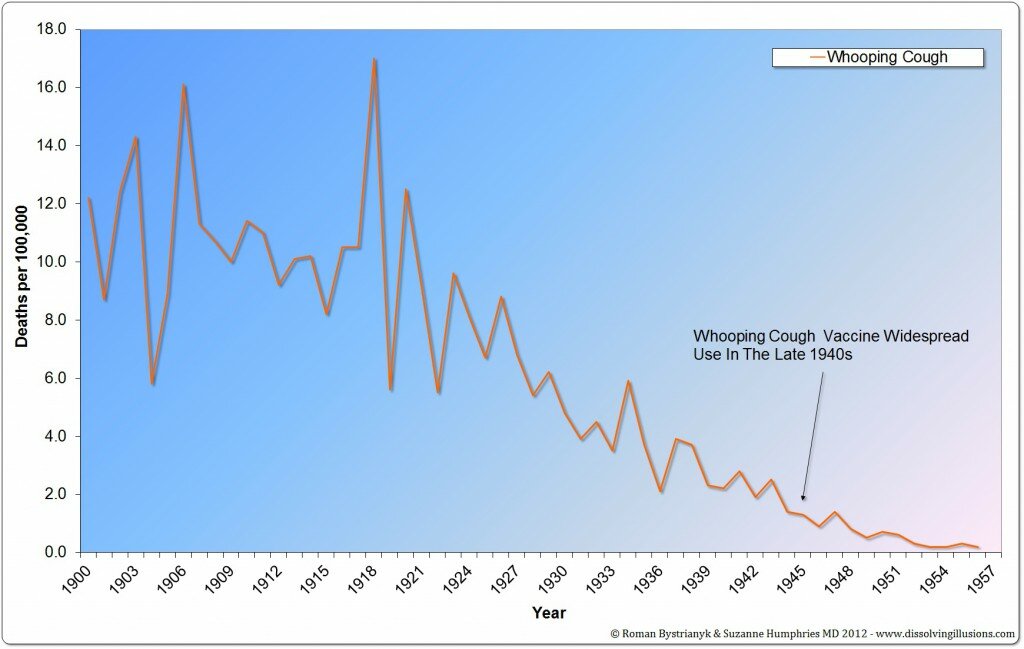
Il numero effettivo di morti dal momento dell’introduzione del vaccino DTP era di circa 1.200 e non i 5.000 e 10.000 varie volte citati.
Un punto ulteriormente importante da notare è la riduzione della mortalità (per pertosse) ogni anno, a prescindere dall’introduzione di questo vaccino.Guardando i grafici evince questa realtà,l’introduzione del vaccino,non ha portato a nessuna tendenza al ribasso,questo fenomeno era fortunatamente iniziato prima.
Un’altra serie di dati a partire dall’inizio del 20° secolo, mostrano la mancata riduzione di mortalità dei vaccini ancora più drammaticamente. Qui si può vedere che il tasso di mortalità era sceso di oltre il 98% prima dell’uso nazionale della vaccinazione DTP nel 1950.
IL TASSO DI MORTALITA’ ERA SCESO OLTRE IL 98% PRIMA DELL’USO DEL VACCINO DTP

L’Inghilterra iniziò con il mantenere le statistiche nel 1838 (62 anni prima erano state riunite le statistiche ufficiali statunitensi). Guardando questi dati, possiamo notare, che il tasso di mortalità per le malattie infettive era alto nel corso del 1800 ed è diminuito dalla metà del 1800 alla metà del 1900 arrivando quasi a zero. Guardando i dati di mortalità per pertosse in Inghilterra, i decessi sono diminuiti di oltre il 99% prima di qualsiasi vaccino.
I DECESSI DIMINUIRONO DI OLTRE IL 99% PRIMA DELL’INTRODUZIONE IN INGHILTERRA DI QUALSIASI VACCINO
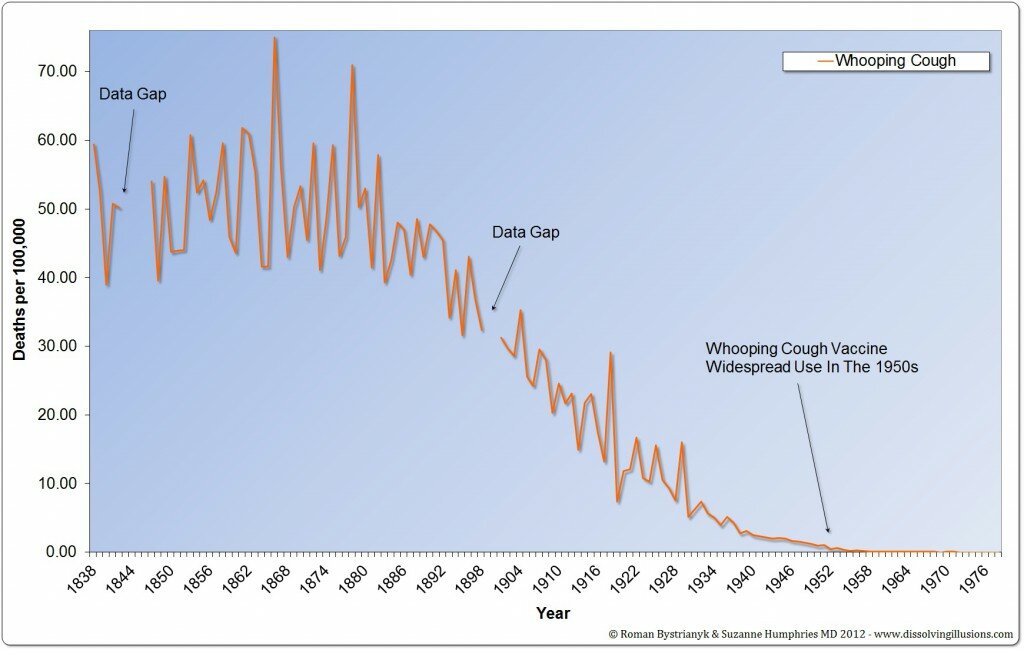
Nel caso del morbillo, vediamo una riduzione del tasso di mortalità di quasi il 100 %
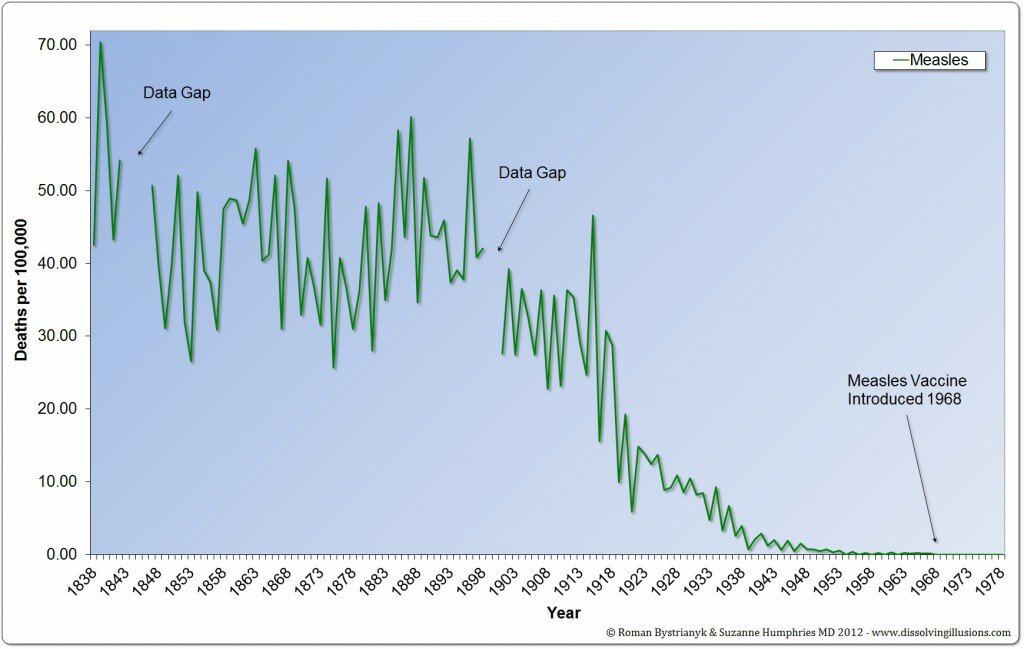
I tassi di mortalità sono diminuiti prima della vaccinazione. Nel caso della scarlattina e di altre malattie infettive, i decessi sono diminuiti quasi a zero, senza alcuna vaccinazione su larga scala.

Purtroppo, queste credenze errate, hanno da sempre portato a fidarsi della vaccinazione, credendo a tutto ciò che ci viene da sempre propinato,non chiedendo e non visionando mai dati,grafici o tabelle come queste.
Da sempre si crede nella virtù della vaccinazione,la quale ha debellato le malattie,senza riflettere su altri fattori,che in realtà hanno causato la mortalità a diminuire.
Questi fattori sono l’igiene, i servizi igienico-sanitari, la nutrizione, il diritto del lavoro,l’ elettricità, la clorazione, la refrigerazione, la pastorizzazione, e molti altri aspetti che oggi generalmente diamo per scontati come parte della vita moderna.
Il miglioramento del tasso della mortalità aveva molto poco a che fare con la medicina.
Un rapporto 1977 ha stimato che, nel migliore dei casi, circa il 3% del declino della mortalità per malattie infettive potrebbe essere attribuito alle cure mediche moderne.
“In generale, le misure mediche (sia chemioterapici e profilattici) sembrano aver contribuito poco al calo generale della mortalità negli Stati Uniti dal 1900 circa-avendo in molti casi stati introdotti diversi decenni dopo un netto calo si era già messo in e non avere influenza rilevabile nella maggior parte dei casi. Più in particolare, con riferimento a questi cinque requisiti (influenza, polmonite, difterite, pertosse, la poliomielite e) per i quali il calo della mortalità appare sostanziale dopo il punto di intervento e sul presupposto improbabile che tutto questo calo è attribuibile alla intervento. . . si stima che al massimo 3,5 per cento del declino totale della mortalità dal 1900 potrebbe essere attribuita a misure mediche introdotte per le malattie considerate qui. “ [5]
L’enfasi del pensiero che i vaccini abbiano salvato l’umanità è in parte costruita su questo pensiero radicato. Il fatto che le morti a causa delle malattie infettive siano diminuite molto prima dell’introduzione e uso dei vaccini e antibiotici, viene del tutto ignorato.
Questo errore nello studio e nella ricerca ha creato una situazione dalla quale trarre insegnamento sulla cura giusta delle infezioni e malattie in maniera corretta,ma non è stata compresa; le percentuali continuano ad essere ignorate continuandoci a basare su quell’1% di probabilità di rischio con o senza vaccino. Ci basiamo sempre sulle “probabilità” e non sui dati.
Tuttavia,qualcuno continua ad affermare che non siano i vaccini la causa del caso della mortalità per le malattie infettive ma altro il quale “erroneamente” viene ignorato.
Non c’è la voglia di conoscere e sapere,capire in realtà come tutti questi fattori abbiano agito fino ad oggi.
Prendiamo la pertosse come esempio. Nel 1979 la Svezia abolì l’uso del vaccino DTP sulla base della non efficacia e pericolosità.
La paura, naturalmente, era l’aumento del tasso di mortalità in concomitanza ai tassi inferiori delle vaccinazioni.
Una lettera del 1995 di Victoria Romanus all’Istituto Svedese per il Controllo delle Malattie Infettive indicò che il tasso di mortalità per pertosse era vicino allo zero. La popolazione svedese era di 8,294,000 nel 1979 e 8,831,000 da 1995. Dal 1981 al 1993, otto bambini furono i casi registrati come decessi per pertosse.
Questo dato porterebbe ad una media di circa 0.6 bambini per anno deceduti a causa della pertosse. Questi numeri mostrano una grande disparità sui dati dei decessi che in Svezia erano approssimativamente di 1 su 13,000,000 in assenza del programma di vaccinazione nazionale. [6]
In un altro caso, la copertura vaccinale DTP in Inghilterra è scesa da circa il 78% fino al 30 o 40% a causa delle preoccupazioni per la sicurezza del suddetto vaccino.
- Gli anni 1976-1980 sono stati quelli in cui i tassi di vaccinazione avevano raggiunto il livello più basso.
Utilizzando le statistiche ufficiali, il numero dei decessi in quegli anni è pari a 35. Il numero dei decessi precedenti (nei cinque anni precedenti ovvero 1971-1975), mentre i tassi di vaccinazione erano più alti è pari a 55, ovvero circa 1,5 volte superiore rispetto a quando i tassi di vaccinazione erano più bassi. [7]
La triste verità è che la pertosse,è endemica ma non è scomparsa. Un enorme numero di persone contraggono ancora il Bordetella pertussis.
“Anche se la pertosse tradizionalmente è stata considerata una malattia dell’infanzia, è stato ben documentato quasi un secolo fa il riconoscimento della stessa come una tra le cause importanti di malattie respiratorie negli adolescenti e negli adulti, inclusi gli anziani. A causa di immunità calante, adulti e adolescenti possono contrarre la pertosse potendo capire se la si contrae naturalmente o tramite vaccinazione”. [8]
Concentriamoci su un’altra malattia: il morbillo.
Tenete a mente che nel 1963, quasi nessuno è morto da morbillo. Nel corso di quest’anno, l’intera New England aveva avuto solo cinque decessi (Maine: 1, New Hampshire: 0, Vermont: 3, Massachusetts: 0, Rhode Island: 1, Connecticut: 0) che sono stati attribuiti al morbillo. [9]
I morti per asma (“asthma”) erano in realtà 56 volte maggiori ai decessi a causa del morbillo nel corso di tale anno.
Ma il declino dell’incidenza grazie al vaccino,come sostenitori sottolineano c’è stato? Ci sono alcuni grafici che si possono trovare su Internet che affermano una lieve diminuzione dell’incidenza.Guardando i dati di incidenza più completi, possiamo vedere un calo di incidenza nel 1963 in concomitanza all’introduzione del vaccino contro il morbillo.
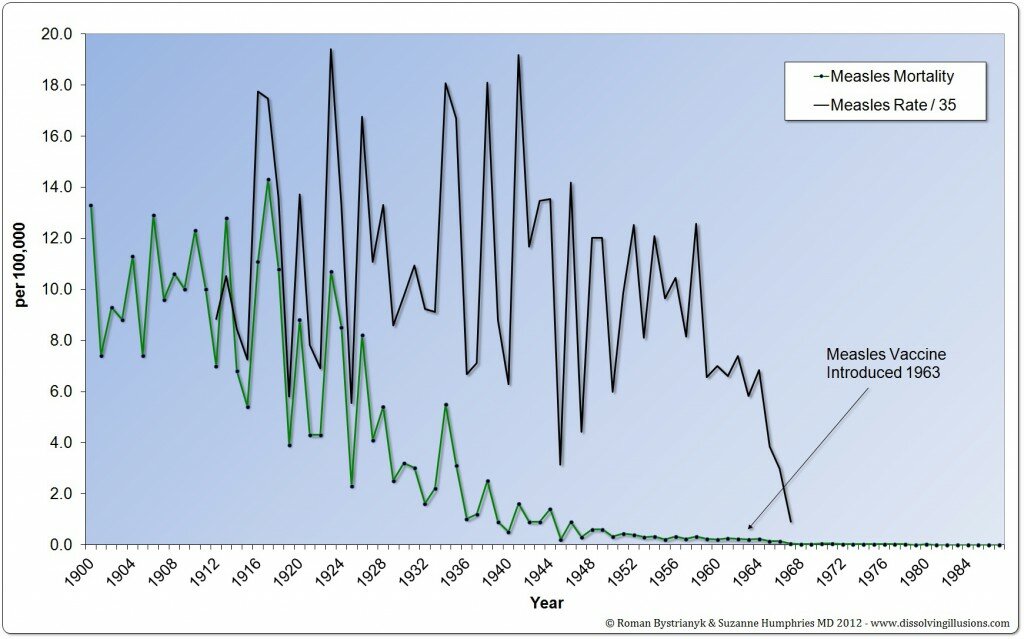
L’incidenza del Morbillo ha subito un calo dopo 1963. Visionando il grafico ci chiediamo se questo calo abbia a che fare con l’introduzione e l’uso del vaccino.
Il primo vaccino contro il morbillo,conteneva il virus “ucciso”, ed era un vaccino contenente alluminio e formaldeide.
Uno studio del 1967 ha rivelato che il vaccino potrebbe causare la polmonite così come l’encefalopatia (infiammazione del cervello).
“La polmonite è un riscontro comune. La febbre è grave e persistente e il grado di mal di testa (quando presente), suggerisce un coinvolgimento del sistema nervoso centrale. In effetti è stato trovato un paziente, esaminato con EEG, e constatando un’attività anormale e disturbata del cervello (encefalopatia). I risultati spiacevoli riguardanti la suddetta vaccinazione erano imprevisti,ma il verificarsi di questi casi avrebbero dovuto imporre un maggiore controllo ed una restrizione sull’uso del medesimo. Ora il vaccino con virus inattivato per il morbillo,non dovrebbe essere più consigliato e somministrato”. [10]
I vaccini contenenti virus “uccisi” sono stati rapidamente accantonati. [11]
C’erano tuttavia dei problemi significativi anche con i vaccini contenenti virus “vivi”, verificando l’eruzione cutanea della malattia in circa la metà dei riceventi la vaccinazione (constatando sostanzialmente l’equivalente di un caso di morbillo).
Il 48% delle persone ha avuto eruzioni cutanee, e l’83% ha contratto febbre alta successiva all’iniezione.
Qui la domanda che ci chiediamo da tempo: Come mai un calo d’incidenza dei casi di morbillo così drastico dopo l’introduzione del vaccino nel 1963?
Nel 1960, ci si aspettava attraverso la vaccinazione l’immunità permanente; sappiamo bene che così non è mai stato.
“The United State Public Health Service” (Il Servizio Sanitario Pubblico) diede licenza ad un nuovo vaccino contenente virus “vivi” contro il morbillo. Anche se diversi vaccini “vivi” furono concessi in licenza dal 1963, questo venne considerato dagli epidemiologi come “il miglior vaccino presente finora per ridurre al minimo gli effetti collaterali (trattando la tematica dell'”immunità a vita”). [12 ]
“Il morbillo, sarà quasi eradicato dalla maggior parte delle zone del paese tra un anno, i funzionari del Servizio Sanitario Pubblico degli Stati Uniti prevedono affinchè avvenga questo. Nonostante l’esistenza di più di 12 milioni di bambini suscettibili, la vaccinazione del “diritto” potrebbe spazzare via la malattia, secondo il dottor Robert J. Warren del Communicable Disease Center di Atlanta. “[13]
Dopo oltre dieci anni,l’obiettivo di eradicazione non è ancora stato raggiunto. Diverse le epidemie ripetute negli Stati Uniti.
“Nel 1989 la nuova teoria sulla mancata eliminazione di questa malattia,riguardava la non efficacia dei precedenti vaccini. Nel 1989 il Dr. Feigin del Texas Children Hospital dichiarò che il vaccino del 1963 “non era ampiamente efficace”;medesima idea per il vaccino del 1967 affermando la perdita dell’efficacia se non adeguatamente refrigerato”. [14]
Nello stesso anno, dopo l’uscita e l’uso dei tre tipi di vaccini contro il morbillo,gli scienziati dichiararono che una sola dose non sarebbe stata efficace e di farne conseguenzialmente due. Essi inoltre raccomandarono la vaccinazione a tutte le persone al di sotto dei 32 anni spiegando l’inefficacia delle precedenti ricevute.
- Quindi si può parlare di calo dell’incidenza del morbillo prima del 1963? Guardando i dati di incidenza di morbillo, la linea di tendenza mostra che l’incidenza era in declino.

Infatti, se si fosse mantenuta quella linea di tendenza,avremmo visto il calo dell’incidenza del morbillo toccare lo zero, intorno agli anni 2000.
Questo è in realtà l’anno in cui il CDC dichiarato l’eliminazione del morbillo dagli Stati Uniti.
Quindi sono stati tutti questi vaccini la motivazione dell’affrontare e dell’aver affrontato tutti li sforzi,i costi e tutte le reazioni avverse? Tutto questo per una malattia considerata mite in quegli anni?
Quando si ascoltano discorsi sulla vaccinazione, viene spesso propinata la storia della stimolazione anticorpale; ovvero la stimolazione degli anticorpi crea una “memoria della malattia” mettendo il corpo nelle condizioni di saperla affrontare “evitandola” in un futuro.
Bisognerebbe conoscere il Sistema Immunitario poiché non basta sapere cosa siano gli anticorpi per capirne bene il suo funzionamento. Il sistema immunitario è un molto complesso, un’entità ancora poco compresa, composto di molte linee cellulari diverse, ciascuna produce diverse sostanze chimiche che vengono rilasciate nel sangue. Queste sostanze chimiche sono utilizzate dal corpo e sono influenzati da età, stress, stato nutrizionale, ambiente, e tutta una serie di fattori che vengono capiti a malapena.
“. . . il sistema immunitario rimane una scatola nera “, dice Garry Fathman, MD, professore di immunologia e reumatologia e direttore associato dell’Istituto di Immunologia, Trapianti e infezione.
E ‘incredibilmente complesso; ci sono almeno 15 diversi tipi di cellule interagenti che rilasciano decine di differenti molecole nel sangue per comunicare tra loro e per combattere.
All’interno di ciascuna di queste cellule siedono decine di migliaia di geni la cui attività può essere alterata per età, l’esercizio fisico, l’infezione, stato vaccinale, la dieta, lo stress, e altro . Questo e molto altro,e noi non conosciamo quello che la maggior parte di loro fanno, o dovrebbero fare. . . “ [15]
Il sistema immunitario è tradizionalmente diviso nel sistema immunitario umorale (coinvolto con anticorpi) e il sistema immunitario cellulare che non comporta anticorpi ma comporta l’attivazione di varie cellule, come cellule killer naturali.
Quello che sappiamo è che, contrariamente alla credenza popolare, gli anticorpi non sono necessari per la guarigione dal morbillo.
“. . . bambini con carenza di anticorpi,contraggono abbastanza banalmente malattie come il morbillo,attraversano la caratteristica eruzione cutanea e poi un recupero normale. Inoltre, esse non sono eccessivamente inclini alla reinfezione. Sembra quindi che l’anticorpo del siero, comunque in qualsiasi quantità, non serva per impedire l’eruzione cutanea,né il normale recupero dalla malattia,né per impedirne la reinfezione. “ [16]
I bambini con un deficit di produzione di anticorpi (agamma-globulinemia), recuperano normalmente dal morbillo proprio come i produttori di anticorpi normali, e ciò è stato riconosciuto fin alla fine del 1960. Ma la risposta anticorpale è davvero l’unica cosa di cui si parlava enfatizzando la buona causa dei vaccini.
“Una delle scoperte più sconcertanti in medicina clinica, fu la constatazione che i bambini con congenita agamma-globulinaemia,contraevano il morbillo in maniera normale,mostrando la consueta sequenza di sintomi e recupero,oltre ad immunità “. [17]
Come fa la nutrizione a giocare un ruolo nella malattia?
- Scoperto nel 1920, la vitamina A fu soprannominata la vitamina “anti-infettiva”. Essa sola ha un enorme impatto sulle morti per morbillo. Negli anni 1990, una riduzione della mortalità dal 60 al 90% è stata confermata nei casi di ospedalizzazione per morbillo nei paesi poveri con somministrazione di Vitamina A.
“Analisi combinate hanno mostrato che dosi massicce di vitamina A somministrate ai pazienti ricoverati con morbillo, siano state associate ad una riduzione di circa il 60% del rischio di mortalità generale, e con una riduzione di circa il 90% tra i neonati. La somministrazione di vitamina A ai bambini che hanno sviluppato una polmonite prima o durante l’ospedalizzazione, ha ridotto la mortalità di circa il 70% rispetto ai bambini di controllo. “ [18]
Il consumo di frutta e verdura ricchi di vitamina C è stato un altro fattore di riduzione delle malattie e riduzione della mortalità. Esperimenti effettuati nel 1940 hanno dimostrato che la vitamina C è efficace contro il morbillo, soprattutto se usato in dosi più elevate.
“Durante un’epidemia [di morbillo] la vitamina C è stata usata per la profilassi e tutti quelli che hanno ricevuto fino a 1000 mg. ogni sei ore, per via endovenosa o intramuscolare, erano protetti dal virus. Dato per bocca, 1000 mg. in succo di frutta ogni due ore non era protettiva se non è stato dato tutto il giorno. Si è inoltre riscontrato che 1000 mg. per bocca, 4-6 volte al giorno, potrebbe modificare l’attacco; con la comparsa di macchie di Koplik e febbre, se l’amministrazione è stata aumentata a 12 dosi ogni 24 ore, tutti i segni e sintomi sarebbero scomparsi in 48 ore. “ [19]
Nei primi anni del 1900, altri trattamenti sono stati utilizzati con successo per il morbillo. Nel 1919 il Dr. Drummond ha affermato che l’olio di cannella sia una profilassi efficace contro il morbillo.
“E ‘stata la mia pratica, quella di prescrivere in caso di morbilità,l’olio di cannella.Nella maggior parte dei casi la persona così trattata non ha contratto la malattia,e quando c’era,la forma era molto lieve. “ [20]
Nutrizione e altri fattori hanno un grande impatto sul morbillo, quindi perché dare merito alla vaccinazione?
Uno studio del 2009 pubblicato in Proceedings della Royal Society, ha studiato quello che potrebbe accadere conseguentemente al calo dell’immunità nonostante la vaccinazione nei bambini.
“Possiamo prevedere che la vaccinazione avrà due effetti contrastanti. . . si ridurrà il numero dei neonati suscettibili,avendo perciò alcuni benefici di salute pubblica, riducendo il numero dei casi nei bambini. Tuttavia, questa riduzione porterà ad una riduzione nel promuovere e quindi una maggiore suscettibilità alle infezioni nelle classi di età più avanzata. Quando l’ immunità diminuisce, la vaccinazione ha un impatto molto più limitato dal numero medio di casi.Per alti livelli di vaccinazione (superiore all’80%) e livelli moderati di immunità calante (maggiore di 30 anni), i cicli di epidemia di grandi dimensioni possono essere indotti. “ [21]
Uno studio del 1984 [22] ha riferito che entro il 2050, la proporzione di persone suscettibili al morbillo possa essere maggiore.
A causa della zelanti polarizzazione pro-vaccino che permea la società, le vere forze che hanno spinto il maggiore calo dei decessi per malattie infettive non sono riconosciute.
Bibliografia:
1. Irwin W. Sherman, Twelve Diseases That Changed Our World, 2007, p. 66.
2. Paul A. Offit, MD, Deadly Choices—How the Anti-Vaccine Movement Threatens Us All, 2011, p. xii.
3. James D. Cherry, MD MSc; Philip A. Brunell, MD; Gerald S. Golden, MD; and David T. Karzon, MD, “Report on the Task Force on Pertussis and Pertussis Immunization—1988,” Pediatrics, June 1988, vol. 81, no. 6, Part 2, p. 939.
4. Historical Statistics of the United States Colonial Times to 1970 Part 1, Bureau of the Census, 1975, pp. 77.
5. John B. McKinlay and Sonja M. McKinlay, “The Questionable Contribution of Medical Measures to the Decline of Mortality in the United States in the Twentieth Century,” The Milbank Memorial Fund Quarterly, Health and Society, vol. 55, no. 3, summer 1977, p. 425.
6. Letter from Victoria Romanus, MD, PhD, Department of Epidemiology Swedish Institute of Infectious Disease Control, Stockholm Sweden, August 25, 1995.
7. Record of Mortality in England and Wales for 95 Years as Provided by the Office of National Statistics, 1997; Health Protection Agency Table: Notification of Deaths, England and Wales, 1970–2008.
8. Edward Rothstein, MD, and Kathryn Edwards, MD, “Health Burden of Pertussis in Adolescents and Adults,” Pediatric Infectious Disease Journal, vol. 24, no. 5, May 2005, p. S44.
9. Vital Statistics of the United States 1963, Vol. II—Mortality, Part A, pp. 1–18, 1–19, 1–21.
10. Vincent A. Fulginiti, MD; Jerry J. Eller, MD; Allan W. Downie, MD; and C. Henry Kempe, MD, “Altered Reactivity to Measles Virus: Atypical Measles in Children Previously Immunized with Inactivated Measles Virus Vaccines,” Journal of the American Medical Association, vol. 202, no. 12, December 18, 1967, p. 1080.
11. “Measles Vaccine Effective in Test—Injections with Live Virus Protect 100 Per Cent of Children in Epidemics,” New York Times, September 14, 1961.
12. “Thaler to Hold State Senate Hearing to Find Fastest Way to Expedite Plan,” New York Times, February 24, 1965.
13. Jane E. Brody, “Measles Will Be Nearly Ended by ’67, U.S. Health Aides Say,” New York Times, May 24, 1966.
14. Lisa Belkin, “Measles, Not Yet a Thing of the Past, Reveals the Limits of an Old Vaccine,” New York Times, February 25, 1989.
15. B. Goldman, “The Bodyguard: Tapping the Immune System’s Secrets,” Stanford Medicine, summer 2011.
16. P. J. Lachmann, “Immunopathology of Measles,” Proceedings Royal Society of Medicine, vol. 67, November 1974, p. 1120.
17. “Measles as an Index of Immunological Function,” The Lancet, September 14, 1968, p. 611.
18. Wafaie W. Fawzi, MD; Thomas C. Chalmers, MD; M. Guillermo Herrera, MD; and Frederick Mosteller, PhD, “Vitamin A Supplementation and Child Mortality: A Meta-Analysis,” Journal of the American Medical Association, February 17, 1993, p. 901.
19. Fred R. Klenner, MD, “The Treatment of Poliomyelitis and Other Virus Diseases with Vitamin C,” Southern Medicine & Surgery, July 1949.
20. “Cinnamon as a Preventive of Measles,” American Druggist Pharmaceutical Record, New York, November 1919, p. 47.
21.J. M. Heffernan and M. J. Keeling, “Implications of Vaccination and Waning Immunity,” Proceedings of the Royal Society B, vol. 276, 2009.
22. D. L. Levy, “The Future of Measles in Highly Immunized Populations: A Modeling Approach,” American Journal of Epidemiology, vol. 120, no. 1, July 1984, pp. 39–48.
FONTE
- WWW.OMSJ.ORG
ALLEGATI
- Il vaccino del vaiolo: le origini